Qu'est-ce qu’une sténose de la carotide et d'où vient cette maladie ?
La carotide interne est une artère située dans le cou. Elle monte vers le cerveau pour apporter l’oxygène nécessaire à son bon fonctionnement. Elle mesure en moyenne 4 mm de diamètre. Cette artère peut s’obstruer par des dépôts athéromateux (dépôts de graisse) dans la paroi de l’artère ce qui entraîne une sténose (réduction de calibre).
La sténose carotidienne est favorisée par les facteurs de risque cardio-vasculaires : tabac, alcool, excès de cholestérol, hypertension artérielle et diabète. Ces facteurs de risque favorisent les dépôts athéromateux dans la paroi des artères et particulièrement dans la carotide interne au niveau du cou. Ces dépôts athéromateux constituent la plaque d’athérome.
Quels sont les symptômes liés à une sténose de la carotide ?
Le plus souvent la sténose carotidienne ne donne aucun symptôme, elle est alors dite asymptomatique. Mais si un accident ischémique transitoire ou un accident vasculaire cérébral est en rapport avec la sténose carotidienne, on dit que celle-ci est symptomatique. Les symptômes varient en fonction de la région atteinte dans le cerveau.
Quels sont les principaux examens pour explorer une sténose de la carotide ?
L’échographie-döppler est un examen simple et non douloureux qui permet d’évaluer la sévérité d’une sténose carotidienne. Cet examen va permettre d'évaluer le pourcentage du rétrécissement de l’artère. Cet élément est très important car il va définir la conduite à tenir vis-à-vis de cette sténose. Si la sténose est supérieure à 60 %, un angio-scanner le plus souvent ou une angio–IRM sera demandé pour avoir une analyse plus précise de la sténose carotidienne. L’angio-scanner ou l’angio-IRM vont préciser le degré de la sténose carotidienne, analyser les autres artères à destinée cérébrale et le parenchyme cérébral pour évaluer les conséquences de cette sténose sur la vascularisation cérébrale.
Sténose de la carotide
Découvrez la meilleure façon pour traiter une sténose de la carotide
Quels sont les risques liés à une sténose de la carotide ?
Le risque évolutif de la sténose carotidienne est constitué d’une part par la thrombose (occlusion) de la carotide et d’autre part par la formation de caillot sur la sténose qui peut se décoller et partir dans le cerveau, ce que l’on appelle une embolie. La conséquence est l’occlusion d’une artère dans le cerveau qui entrainera des troubles neurologiques ou oculaires.
Pour toutes les sténoses carotidiennes, le traitement médical est obligatoire :
Il associe le contrôle des facteurs de risque cardiovasculaires et un traitement par antiagrégant plaquettaire (qui fluidifie le sang) et statine. La surveillance est faite par écho-döppler semestriel ou annuel en fonction de la sévérité de la sténose. Si la sténose est modérée, le traitement médical est suffisant associé à cette surveillance régulière.
"Quand la sténose carotidienne atteint le stade de l'indication opératoire, 2 types d'interventions pourront vous être proposées, chacune ayant ses avantages et ses inconvénients"
1) LE traitement endovasculaire, l'angioplastie carotidienne
Pour être sûre, l’angioplastie carotidienne requiert une excellente qualité d’imagerie à toutes les étapes de la procédure. C’est pourquoi elle nous semble aujourd’hui de moins en moins compatible avec l’utilisation d’amplificateurs de brillances mobiles sans capteurs plans. Les salles fixes à capteurs plans offrent une meilleure qualité d’image, mais ce sont les salles hybrides avec un mode de fusion d’image qui permettent d’augmenter la précision du geste en intégrant les détails anatomiques du scanner préopératoire. Le positionnement de repères sur la bifurcation carotidienne et la lésion permettent d’obtenir un masque de fusion très utile pour le bon déroulement de la procédure. La fusion permet également de minimiser l’irradiation du patient. C’est pourquoi nous réalisons l’intégralité de nos angioplasties carotidiennes en salle hybride de dernière génération.
Enfin les recommandations mentionnent qu’il faut utiliser un système de protection cérébrale autant que possible, mais que la mise en place du dispositif, quel qu’il soit, ne doit pas augmenter le risque de complications.
En conclusion l’angioplastie carotidienne est aujourd’hui un outil indispensable avec la chirurgie et le traitement médical dans l’arsenal thérapeutique des chirurgiens vasculaires.
Mais pour être aussi sûre et efficace que la chirurgie elle doit être réalisée avec une planification précise, un workflow standardisé dans un environnement adapté par des opérateurs formés et expérimentés.
Bibliographie :
1. AbuRahma AF, Avgerinos ED, Chang RW, et al. Society for Vascular Surgery clinical practice guidelines for management of extracranial cerebrovascular disease. J Vasc Surg. 2022 Jan;75(1S):4S-22S.
2. Naylor R, Rantner B, Ancetti S, et al, Editor's Choice - European Society for Vascular Surgery (ESVS) 2023 Clinical Practice Guidelines on the Management of Atherosclerotic Carotid and Vertebral Artery Disease. Eur J Vasc Endovasc Surg. 2023 Jan;65(1):7-111.
3. Halliday A, Bulbulia R, Bonati LH, et al. ACST-2 Collaborative Group. Second asymptomatic carotid surgery trial (ACST-2): a randomised comparison of carotid artery stenting versus carotid endarterectomy. Lancet. 2021 Sep 18;398(10305):1065-1073.
4. Rosenfield K, Matsumura JS, Chaturvedi S, et al. ACT I Investigators. Randomized Trial of Stent versus Surgery for Asymptomatic Carotid Stenosis. N Engl J Med. 2016 Mar 17;374(11):1011-20.
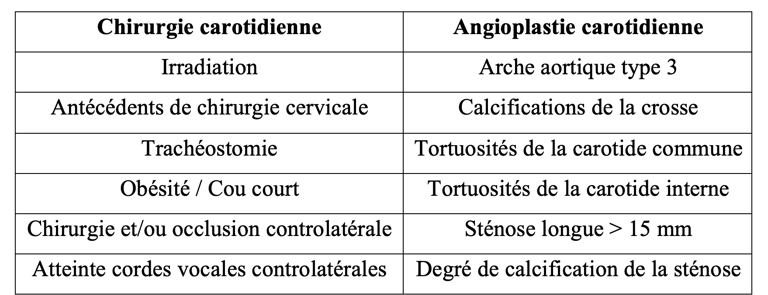
Tableau 1 : Situations anatomiques à risque pour chaque technique

Télécharger la fiche d'information :
2) Le Traitement chirurgical : l'endarteriectomie carotidienne
Télécharger la fiche d'information :
Les recommandations récentes sur le traitement des sténoses carotidiennes tant européennes que nord-américaines ont confirmé que la chirurgie restait le traitement de référence et que l’angioplastie carotidienne pouvait s’envisager dans certaines situations comme une alternative 1,2. Elle doit être réalisée par des opérateurs formés effectuant au moins 12 procédures par an.
On observe en France et dans beaucoup de pays, une augmentation du nombre de cas par an en lien avec la publication d’études montrant des résultats équivalents entre la chirurgie et le stenting, particulièrement pour les sténoses asymptomatiques 3,4.
Néanmoins pour être une alternative crédible à la chirurgie, la procédure d’angioplastie carotidienne doit être sûre, c’est-à-dire réalisée avec un taux cumulé de morbi-mortalité (TCMM) au moins équivalent sinon inférieur à celui de la chirurgie et efficace c’est-à-dire avec des résultats qui se maintiennent à moyen et surtout à long terme comme l’endarteriectomie.
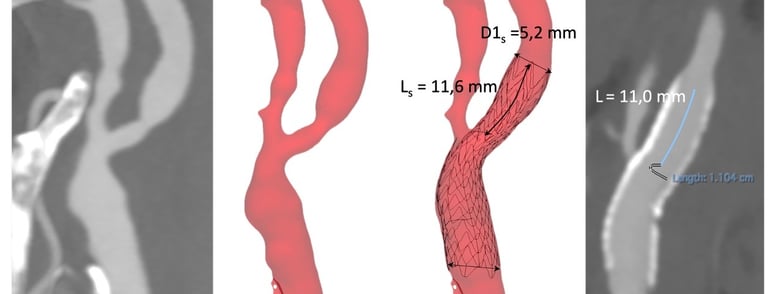
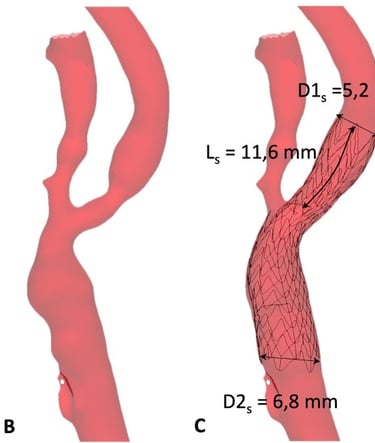
Pour atteindre ce double objectif, une fois l’indication opératoire posée, le choix de la technique chirurgicale ou endovasculaire doit respecter une rigueur dans la sélection des patients. Ainsi il faut impérativement reconnaitre les critères anatomiques qui rendent plus à risque telle ou telle technique, le tableau 1 résume les situations à risques qui, pour chaque technique, peuvent compromettre le degré de sécurité de l’acte en augmentant le TCMM. Si l’âge constitue un facteur de risque bien identifié pour l’angioplastie carotidienne, la limite de 75 ans dans les recommandations nord-américaines et 70 ans dans les recommandations européennes ne nous semble pas être un critère indiscutable. Il est plutôt un signal pour attirer l’attention sur le degré de calcifications des vaisseaux. Nous pensons en effet qu’il faut surtout s’attacher à analyser les caractéristiques anatomiques de la crosse et des troncs supra aortiques pour identifier les situations à risque de l’angioplastie. Il en est de même du risque chirurgical dit élevé en lien avec l’état général qui figure dans les recommandations. Lorsqu’une indication chirurgicale existe, ce critère est exceptionnellement, pour ne pas dire jamais, rencontré.
Pour la chirurgie la notion de « cou hostile » au sens large doit être recherchée par un examen clinique minutieux. En effet, les situations anatomiques qui diminuent la sécurité de l’endarteriectomie, comme l’obésité associée à une bifurcation haute de la carotide, ne sont pas si rares et ont tendances à être sous estimées.
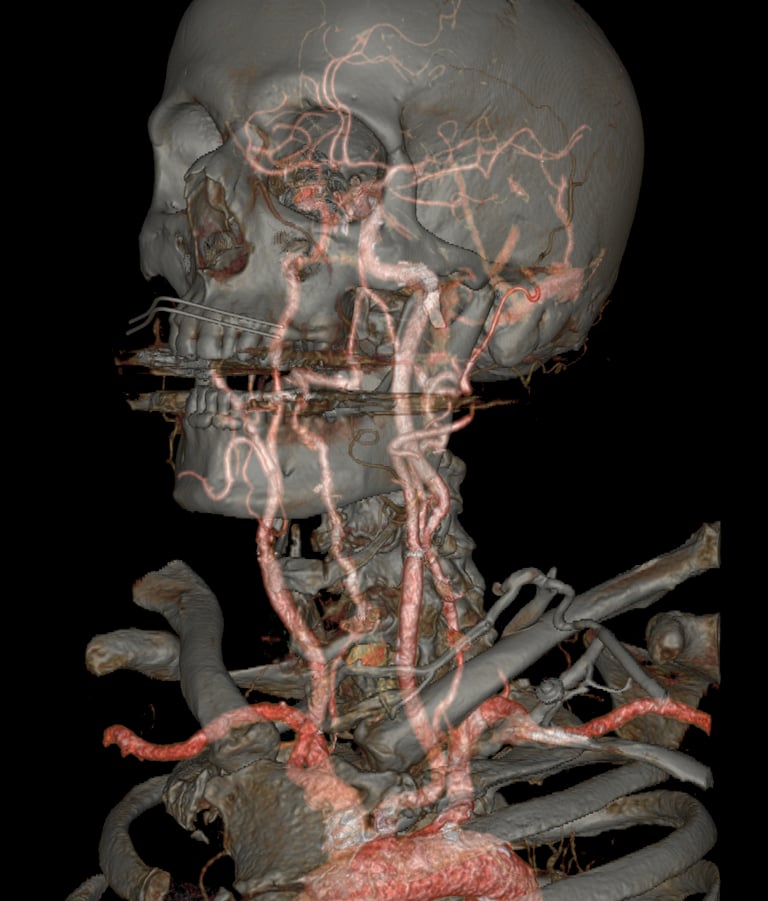
Pour le stenting, l’analyse de la crosse et de la carotide commune sont des éléments déterminants du choix de la technique. L’angioscanner est à ce titre un examen indispensable car il permet d’analyser précisément les obstacles athérothrombotiques sur le trajet de navigation jusqu’à la lésion qui peut également être le siège de thrombus rendant l’angioplastie moins sûre.
L’origine des troncs supra aortiques sur la crosse qui peut être plus ou moins verticale et les nombreuses variations anatomiques sont autant de difficultés que permet d’anticiper l’analyse 3D.
Adresse
26 boulevard de Louvain, 13008 Marseille
Contacts
+33 4 91 80 69 79
secretariat@vasculaire-marseille.com
Vous souhaitez être contacté :